เจาะลึกการตรวจโครโมโซมตัวอ่อน (PGT-A) ด้วยเทคนิค NGS ในการทำ ICSI: ช่วยคัดเลือกตัวอ่อน เพิ่มโอกาสการตั้งครรภ์
การทำ ICSI (Intracytoplasmic Sperm Injection) เป็นหนึ่งในวิธีรักษาภาวะมีบุตรยากที่ช่วยให้เกิดการปฏิสนธิได้โดยตรง อย่างไรก็ตาม การจะนำไปสู่ “การตั้งครรภ์ที่สมบูรณ์” ยังขึ้นอยู่กับคุณภาพของตัวอ่อนร่วมด้วย
หนึ่งในเทคโนโลยีที่มีบทบาทสำคัญในปัจจุบัน คือ การตรวจโครโมโซมตัวอ่อน หรือ PGT-A (Preimplantation Genetic Testing for Aneuploidy) ด้วยเทคนิค NGS (Next-Generation Sequencing) ซึ่งเป็นการคัดกรองความผิดปกติของจำนวนโครโมโซมก่อนย้ายตัวอ่อนกลับเข้าสู่โพรงมดลูก
ตรวจโครโมโซมตัวอ่อน (PGT-A) ด้วยเทคนิค NGS คืออะไร
การตรวจโครโมโซมตัวอ่อนด้วยเทคนิค NGS เป็นการตรวจคัดกรองความผิดปกติของ “จำนวนโครโมโซม” ในตัวอ่อน โดยปกติมนุษย์จะมีโครโมโซม 46 แท่ง (23 คู่)
หากจำนวนโครโมโซมเกินหรือขาด (Aneuploidy) อาจส่งผลให้ตัวอ่อนไม่ฝังตัว หรือเกิดการแท้งในระยะแรกของการตั้งครรภ์ได้
ทำไมการตรวจโครโมโซมตัวอ่อนด้วยเทคนิค NGS จึงมีความสำคัญในการทำ ICSI
หลายคู่ประสบปัญหา “ตัวอ่อนเกรดดีแต่ใส่ไม่ติด” หรือ “ตั้งครรภ์แล้วแต่แท้งในไตรมาสแรก” โดยมีข้อมูลทางการแพทย์พบว่า ความผิดปกติของจำนวนโครโมโซม (Aneuploidy) เป็นหนึ่งในสาเหตุสำคัญที่พบได้บ่อย
การตรวจโครโมโซมตัวอ่อนด้วยเทคนิค NGS จึงช่วยให้แพทย์สามารถประเมินความสมบูรณ์ของตัวอ่อนได้ในระดับพันธุกรรม ซึ่งไม่สามารถประเมินได้จากรูปร่างภายนอกเพียงอย่างเดียว
จุดเด่นของการตรวจ NGS ในการคัดกรองตัวอ่อน
- วิเคราะห์โครโมโซมได้ครบทั้ง 23 คู่
- ช่วยคัดเลือกตัวอ่อนที่มีโครโมโซมปกติ (Euploid)
- สามารถตรวจพบภาวะ Mosaicism ได้ในบางกรณี โดยช่วยระบุว่าตัวอ่อนมีเซลล์ปกติปะปนกับเซลล์ที่มีความผิดปกติของโครโมโซมหรือไม่ ซึ่งเป็นข้อมูลเพิ่มเติมที่ช่วยให้แพทย์ใช้ประกอบการประเมินและวางแผนการรักษาได้เหมาะสมมากขึ้น
- ช่วยเพิ่มความแม่นยำในการวางแผนการย้ายตัวอ่อน โดยช่วยคัดเลือกตัวอ่อนที่มีความเหมาะสม ลดความจำเป็นในการย้ายตัวอ่อนหลายครั้งในบางกรณี

PGT-A และ PGT-M แตกต่างกันอย่างไร
- PGT-A:
ใช้คัดกรอง “จำนวนโครโมโซม” ของตัวอ่อน ว่าครบตามปกติหรือไม่ (โดยปกติ 46 แท่ง หรือ 23 คู่) ซึ่งความผิดปกติของโครโมโซมอาจสัมพันธ์กับภาวะไม่ฝังตัว การแท้งในระยะแรกของการตั้งครรภ์ หรือความเสี่ยงของกลุ่มอาการทางพันธุกรรมบางชนิด เช่น ดาวน์ซินโดรม - PGT-M:
ใช้ตรวจ “โรคทางพันธุกรรมแบบจำเพาะ (Monogenic diseases)” ในกรณีที่คู่สมรสมีความเสี่ยงหรือมีประวัติครอบครัวเป็นโรคทางพันธุกรรม เช่น ธาลัสซีเมีย หรือโรคกล้ามเนื้ออ่อนแรงบางชนิด เพื่อช่วยคัดเลือกตัวอ่อนที่ไม่พบความผิดปกติของยีนที่ตรวจนั้น
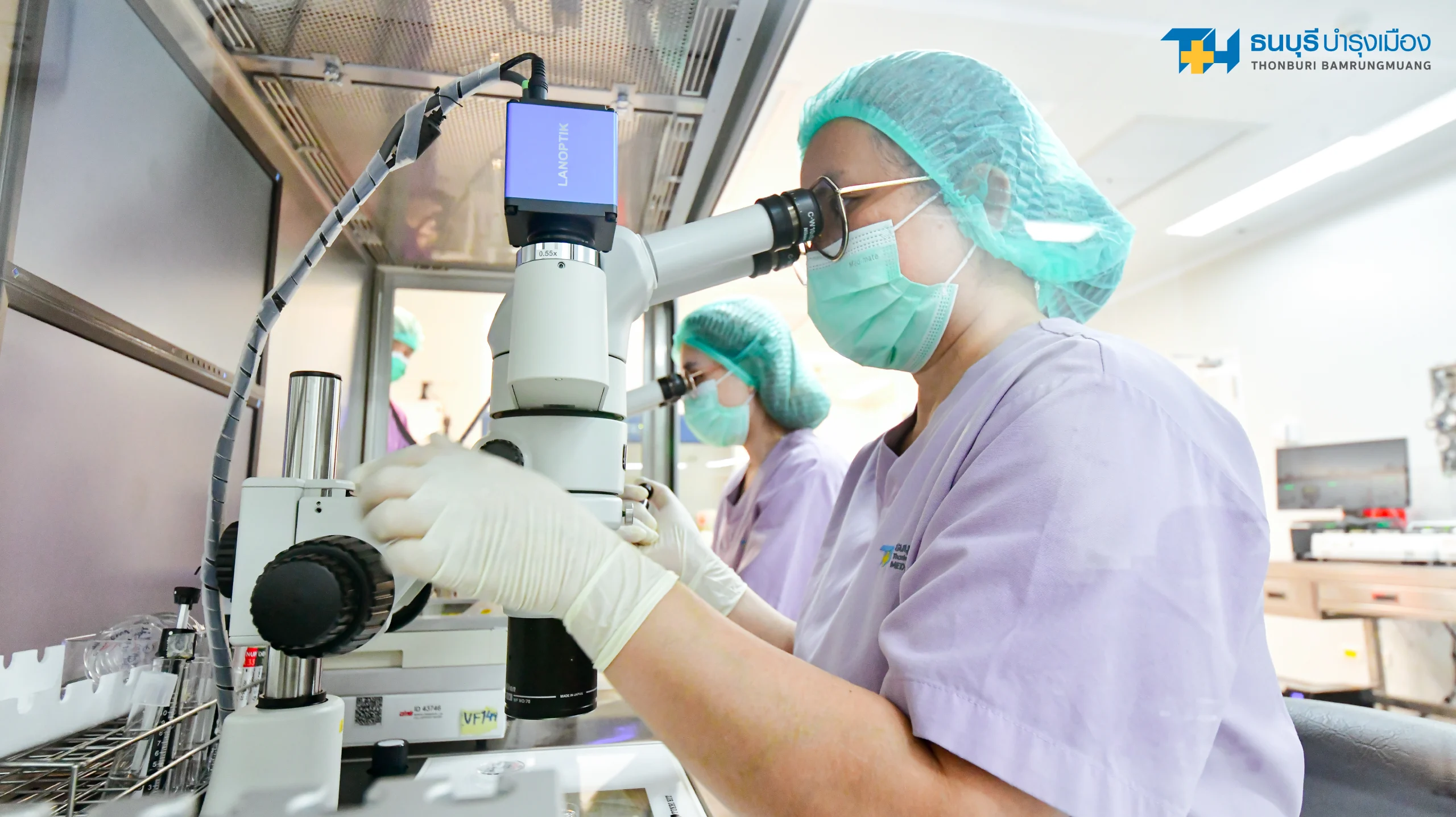
ขั้นตอนการตรวจโครโมโซมตัวอ่อนด้วยเทคนิค NGS ในกระบวนการ ICSI
- เลี้ยงตัวอ่อนจนถึงระยะ Blastocyst (Day 5–6): เป็นระยะที่ตัวอ่อนแข็งแรงและมีเซลล์จำนวนมากเพียงพอ
- เก็บเซลล์บางส่วนของตัวอ่อนไปตรวจ (Embryo Biopsy)
- วิเคราะห์โครโมโซมด้วยเทคโนโลยี NGS
- แช่แข็งตัวอ่อนระหว่างรอผลตรวจ
- ย้ายตัวอ่อนที่ผ่านการคัดกรองในรอบถัดไป
โดยทั่วไป การเก็บเซลล์จะเป็นส่วนที่พัฒนาไปเป็นรก ซึ่งมีผลกระทบต่อตัวอ่อนน้อยเมื่อดำเนินการโดยทีมแพทย์ผู้เชี่ยวชาญ
ใครบ้างที่อาจพิจารณาการตรวจโครโมโซมตัวอ่อนด้วยเทคนิค NGS
คำถามนี้มักขึ้นอยู่กับปัจจัยเฉพาะบุคคล และควรพิจารณาร่วมกับแพทย์ผู้เชี่ยวชาญ อย่างไรก็ตาม ในทางการแพทย์ปัจจุบัน การตรวจโครโมโซมตัวอ่อนด้วยเทคนิค NGS อาจมีบทบาทในกลุ่มต่อไปนี้:
- สตรีอายุ 35 ปีขึ้นไป:
เมื่ออายุมากขึ้น คุณภาพของไข่จะลดลงตามธรรมชาติ ส่งผลให้ความเสี่ยงของความผิดปกติของโครโมโซมในตัวอ่อนเพิ่มขึ้น ซึ่งอาจสัมพันธ์กับภาวะไม่ฝังตัวหรือการแท้งในระยะแรก - ผู้ที่มีประวัติแท้งซ้ำ:
ในกรณีที่เคยแท้งโดยไม่ทราบสาเหตุ การตรวจ NGS อาจช่วยคัดกรองตัวอ่อนที่มีความสมบูรณ์ทางโครโมโซม และอาจช่วยลดความเสี่ยงของการแท้งในบางกรณี - ผู้ที่ทำ IVF/ICSI ไม่สำเร็จหลายครั้ง:
แม้ว่าตัวอ่อนจะมีคุณภาพดี แต่ยังอาจมีความผิดปกติในระดับโครโมโซม การตรวจ NGS จึงเป็นอีกหนึ่งเครื่องมือที่ช่วยในการประเมินและวางแผนการรักษา - คู่สมรสที่มีความเสี่ยงโรคทางพันธุกรรม:
เพื่อช่วยประเมินความเสี่ยงทางพันธุกรรมของตัวอ่อน และใช้ประกอบการวางแผนการรักษาอย่างเหมาะสม
ทั้งนี้ การพิจารณาควรอยู่ภายใต้คำแนะนำของแพทย์ผู้เชี่ยวชาญ

โอกาสสำเร็จเมื่อตรวจโครโมโซมตัวอ่อนด้วยเทคนิค NGS
การตรวจโครโมโซมตัวอ่อนด้วยเทคนิค NGS เป็นการคัดกรองที่ช่วยให้เลือกตัวอ่อนที่มีความสมบูรณ์ทางพันธุกรรมมากขึ้น
มีรายงานทางการแพทย์บางส่วนพบว่า การย้ายตัวอ่อนที่ผ่านการคัดกรอง อาจช่วยเพิ่มอัตราการตั้งครรภ์ต่อรอบ และอาจช่วยลดความเสี่ยงของการแท้งในบางกรณี
อย่างไรก็ตาม ผลลัพธ์ขึ้นอยู่กับหลายปัจจัย เช่น
- อายุและคุณภาพไข่
- สุขภาพของมดลูก
- ภาวะฮอร์โมน
นอกจากนี้ การตรวจ NGS อาจช่วยลดระยะเวลาในการรักษา (Time to Pregnancy) ในบางกรณี เนื่องจากช่วยให้สามารถคัดเลือกตัวอ่อนที่มีความเหมาะสมได้ตั้งแต่ระยะแรก
และในบางกรณี อาจช่วยสนับสนุนการวางแผนย้ายตัวอ่อนเดี่ยว (Single Embryo Transfer) ซึ่งอาจช่วยลดความเสี่ยงของการตั้งครรภ์แฝด
ข้อจำกัดของการตรวจโครโมโซมตัวอ่อนด้วยเทคนิค NGS
- เป็นการ “คัดกรอง” ไม่ใช่การวินิจฉัย 100%
- ไม่สามารถตรวจโรคทางพันธุกรรมได้ทุกชนิด
- อาจพบภาวะ Mosaic ซึ่งต้องอาศัยการประเมินเพิ่มเติม
FAQ: คำถามที่พบบ่อยเกี่ยวกับการตรวจโครโมโซมตัวอ่อน (PGT-A) ด้วยเทคนิค NGS
ตรวจโครโมโซมตัวอ่อนด้วยเทคนิค NGS ราคาเท่าไหร่ คุ้มค่าไหม
แม้จะมีค่าใช้จ่ายเพิ่มเติม แต่หากเทียบกับการลดความเสี่ยงจากการแท้งบุตร หรือการต้องเสียค่าใช้จ่ายในการย้ายตัวอ่อนหลายรอบที่ “ไม่ติด” การตรวจ NGS ถือเป็นการลงทุนที่คุ้มค่าและช่วยลดความเครียดสะสมได้มาก
ถ้าผลตรวจโครโมโซมปกติ จะติด 100% เลยหรือไม่
แม้ตัวอ่อนจะปกติ แต่การตั้งครรภ์ยังขึ้นอยู่กับปัจจัยอื่น เช่น ความพร้อมของผนังมดลูก, ฮอร์โมน และสุขภาพโดยรวมของว่าที่คุณแม่ อย่างไรก็ตาม การตรวจ NGS ช่วยเพิ่มอัตราความสำเร็จ (Success Rate) ให้สูงขึ้นอย่างชัดเจน
อายุเท่าไหร่ถึงควรตรวจ NGS
โดยทั่วไปแนะนำในสตรีอายุ 35 ปีขึ้นไป เนื่องจากคุณภาพไข่เริ่มลดลงและมีความเสี่ยงโครโมโซมผิดปกติสูงขึ้น แต่สำหรับผู้ที่เคยแท้งซ้ำหรือทำ ICSI ไม่สำเร็จ แม้อายุน้อยก็ควรพิจารณาตรวจเพื่อหาสาเหตุ
นพ.ศรันยวัฒน์ บุญญาจันทร์ (ว.37551)
แพทย์ผู้เชี่ยวชาญด้านเวชศาสตร์การเจริญพันธุ์
ศูนย์การแพทย์เพื่อการมีบุตร โรงพยาบาลธนบุรี บำรุงเมือง
















 นพ. ศรันยวัฒน์ บุญญาจันทร์
นพ. ศรันยวัฒน์ บุญญาจันทร์




 พญ. วีณา ครุฑสวัสดิ์
พญ. วีณา ครุฑสวัสดิ์